Une femme de 75 ans est hospitalisée pour une histoire de 3 semaines de dyspnée d'effort progressive, d'œdème périphérique croissant et de modifications de l'état mental. Depuis 4 nuits, elle dort dans un fauteuil inclinable au lieu de son lit. Elle ne signale aucune douleur thoracique. Elle a une histoire de 6 ans de cardiomyopathie ischémique, pour laquelle elle prend de l'aspirine à faible dose, du furosémide, du carvédilol, du lisinopril, de la digoxine, de la spironolactone et de la métolazone au besoin.
À l'examen physique, le patient est apyrétique, sa tension artérielle est de 84/52 mm Hg, son pouls est de 118/min et sa fréquence respiratoire est de 28/min. La saturation en oxygène correspond à 95 % de l'air ambiant respirable. Elle est confuse. Une distension veineuse jugulaire est présente. L'examen cardiaque révèle un S3. Il y a une ascite à l'examen abdominal. Les extrémités sont froides et il y a un œdème des membres inférieurs jusqu'aux genoux.
Études en laboratoire : ALT 172 U/L
AST 163 U/L
Créatinine 2,9 mg/dL (256,4 µmol/L) (valeur de départ, 1,2 mg/dL [106,1 µmol/L])
Potassium 4,7 mEq/L (4,7 mmol/L)
Sodium 132 mEq/L (132 mmol/L) (valeur de départ, 140 mEq/L [140 mmol/L])
Digoxin 0,3 ng/mL (0,38 nmol/L) (plage normale, 0,5-2,0 ng/mL [0,64-2,56 nmol/L])
Un électrocardiogramme ne montre aucun changement aigu. Un échocardiogramme montre une fraction d'éjection ventriculaire gauche de 20 %.
Lequel des traitements suivants est le traitement initial le plus approprié ?
A- Diminuer le carvédilol
B- Augmenter le digoxin
C- Augmenter le lisinopril
D- Commencer la dobutamine
D- Commencer la dobutamine
Un homme de 48 ans est évalué lors d'une visite de suivi pour hypertension. Il n'a aucun symptôme. Il a reçu les vaccins : anti- tétanique, anti- diphtérique et le vaccin contre la coqueluche il y a 9 ans et le vaccin antigrippal au cours de la dernière saison grippale. Il est un fumeur avec une histoire de 25 paquets-années. Son seul médicament est l’ amlodipine.
À l'examen physique, les signes vitaux sont normaux et le reste de l'examen est sans particularité.
Lequel des vaccins suivants est le plus approprié à administrer à ce patient ?
A- Vaccin contre le zona
B- Rappel tétanos et diphtérie
C- Vaccin antipneumococcique conjugué 13-Valent
D- Vaccin antipneumococcique polysaccharidique 23-Valent
E- Vaccin antipneumococcique polysaccharidique 33-Valent
D- Vaccin antipneumococcique polysaccharidique 23-Valent
Un homme de 26 ans est hospitalisé pour suspicion d'endocardite bactérienne. Il a une longue histoire d'utilisation de drogues injectables et a consommé de l'héroïne au cours du dernier mois. Il y a deux semaines, il a commencé à présenter de la fièvre, et au cours des 3 derniers jours, il a été de plus en plus essoufflé. Il ne prend aucun médicament.
À l'examen physique, la température est de 38,7 ° C (101,6 ° F), la pression artérielle est de 90/50 mm Hg, le pouls est de 95/min et la fréquence respiratoire est de 16/min. Des crépitents pulmonaires bilatéraux sont présents. Une distension veineuse jugulaire est notée. Un souffle holosystolique de grade 2/6 est entendu à l'apex avec un S3.
L'électrocardiogramme est normal. Une radiographie thoracique montre un œdème pulmonaire bilatéral et une cardiomégalie.
Des hémocultures sont obtenues.
Parmi les propositions suivantes, laquelle est la prochaine étape de gestion la plus appropriée ?
A- Un scanner cardiaque
B- IRM thoracique
C- Échocardiographie transoesophagienne
D- Échocardiographie transthoracique
D- Échocardiographie transthoracique
Patiente hypertendue de 54 ans sans autre antécédent. Palpitations depuis 1 mois,On note
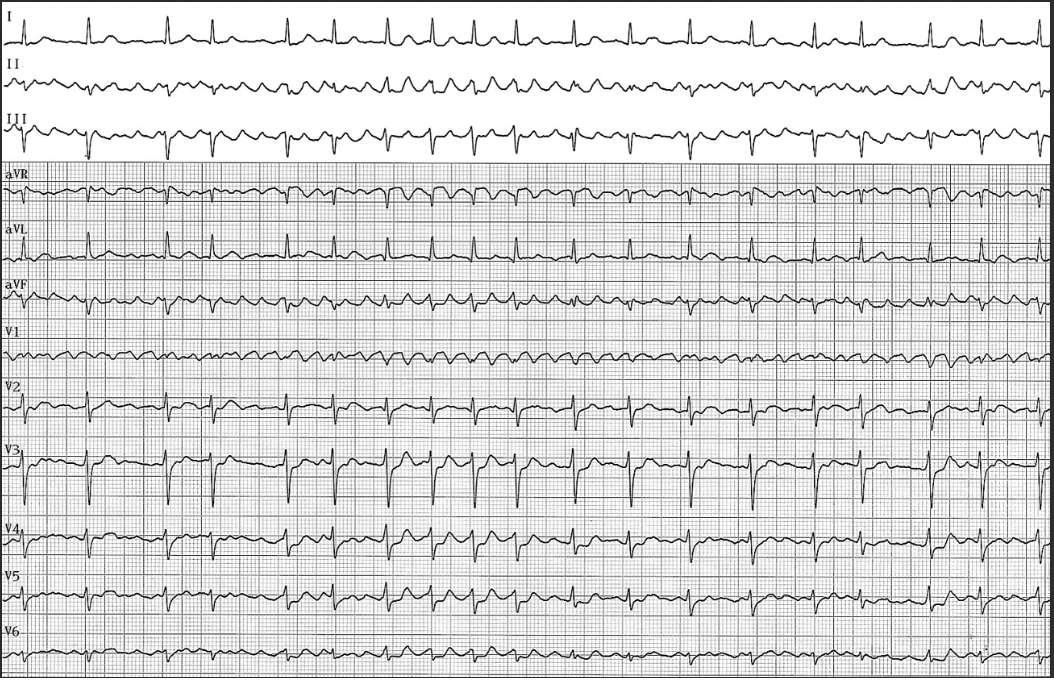
A) Une fibrillation auriculaire
B) Un flutter commun
C) Un flutter atypique
D) Un fibrillo-flutter
A) Une fibrillation auriculaire
Une femme de 79 ans est examinée aux urgences pour des palpitations survenues par intermittence au cours des 48 dernières heures. Les antécédents médicaux sont pertinents pour l'hypertension et l'hyperlipidémie. Les médicaments sont l'aspirine à faible dose, l'atorvastatine et le lisinopril.
À l'examen physique, la température est de 36,8 ° C (98,2 ° F) et la pression artérielle est de 110/74 mm Hg. Le pouls au repos est de 110/min avec une irrégularité intermittente. La pression veineuse centrale estimée est normale. L'examen cardiaque révèle une tachycardie avec un B2 dédoublé. Les champs pulmonaires sont clairs. Les extrémités sont chaudes et bien perfusées sans œdème.
Un électrocardiogramme est affiché.
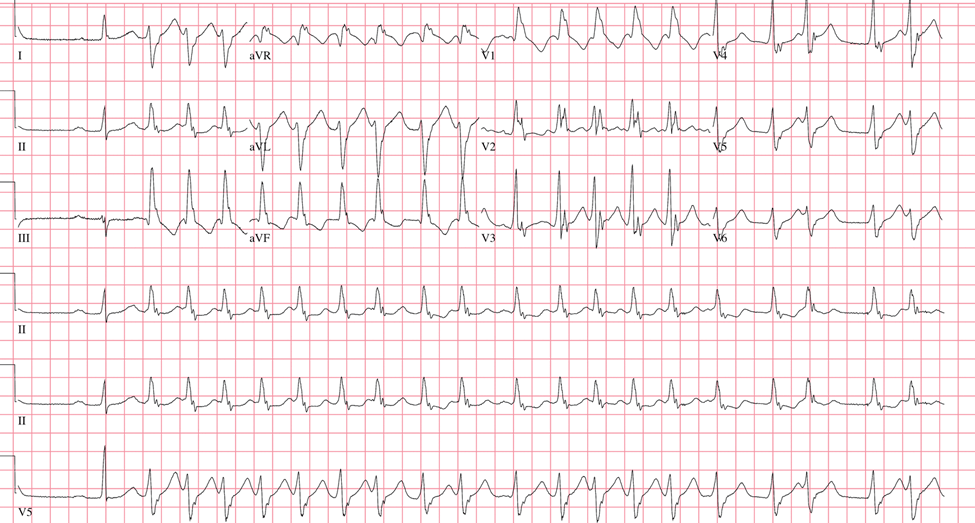
Parmi les propositions suivantes, laquelle est la prochaine étape de gestion la plus appropriée ?
A- Thérapie β-bloquante et une anticoagulation
B- Adénosine intraveineuse
C- Procaïnamide intraveineux
D- Cardioversion urgente
A- Thérapie β-bloquante et une anticoagulation
Un homme de 68 ans est évalué avant une arthroplastie totale de hanche gauche en élective. Il signale des douleurs à l'aine gauche et une fatigue et dyspnée qui limitent la marche lors de la montée d’escalier. Les antécédents médicaux sont pertinents pour le diabète de type 2, l'AVC ischémique, l'hypertension, l'hyperlipidémie, la maladie artérielle périphérique, l’arthrose et la maladie rénale chronique. Les médicaments sont l'insuline glargine, l'insuline lispro, l'aspirine, le lisinopril, la simvastatine et le tramadol.
À l'examen physique, la température est normale, la tension artérielle est de 145/85 mm Hg, le pouls est de 89/min et la fréquence respiratoire est de 18/min. L'IMC est de 35. L'examen cardiopulmonaire est normal. Il n'y a pas d'œdème des membres inférieurs.
Les éxamens de laboratoire montrent une créatininemie sérique de 2,1 mg/dL (185,6 µmol/L).
Un électrocardiogramme met en évidence des ondes Q dans les dérivations DII et DIII.
Lequel des tests de diagnostic suivants est le plus approprié à effectuer ensuite ?
A- Échocardiographie de stress à la dobutamine
B- Électrocardiographie d'effort
C- Échocardiographie transthoracique
D- Aucun autre test
A- Échocardiographie de stress à la dobutamine
Un homme de 66 ans est évalué à l'hôpital suite à un infarctus du myocarde avec élévation du segment ST traité par une intervention coronarienne percutanée primaire de l'artère interventriculaire antérieure gauche il y a 4 jours. Sa présentation initiale a été compliquée par la présence d'une insuffisance cardiaque et d'un œdème pulmonaire. Il est asymptomatique et ambulant, et il est presque prêt à sortir. Les antécédents médicaux sont pertinents pour l'hyperlipidémie, le diabète de type 2 et l'hypertension. Les médicaments sont l'aspirine, le prasugrel, le lisinopril, le carvédilol, l'atorvastatine et l'insuline basale et prandiale.
À l'examen physique, les signes vitaux sont normaux. La saturation en oxygène est de 99 % en respirant l'air ambiant. Le reste de l'examen est sans particularité.
Les éxamens de laboratoire montrent une créatininemie de 1,0 mg/dL (88,4 µmol/L) et une kaliémie de 3,7 mEq/L (3,7 mmol/L).
Un échocardiogramme montre une fraction d'éjection ventriculaire gauche de 35 %.
Parmi les traitements suivants, lequel est le plus approprié ?
A- Éplérénone
B- Mononitrate d'isosorbide
C- Valsartan
D- warfarine
A- Éplérénone
Patient de 67 ans aux antécédents de FA paroxystique, dans un contexte de bradycardie clinique. On note :

A) Une dysfonction sinusale
B) Un BAV 2 Mobitz 1
C) Un BAV 2 Mobitz 2
D) Des extrasystoles atriales bloquées
D) Des extrasystoles atriales bloquées
Un homme de 39 ans est évalué aux urgences pour des palpitations et un essoufflement apparus brutalement il y a 45 minutes. Il n'a pas d'antécédents médicaux significatifs et ne prend aucun médicament.
À l'examen physique, la pression artérielle est de 110/48 mm Hg et le pouls est de 216/min ; les autres signes vitaux sont normaux. L'examen cardiaque révèle un rythme cardiaque rapide et régulier. Le S1 ne présente pas d'intensité variable. Le rythme ne change pas avec une manœuvre de Valsalva.
Un électrocardiogramme à 12 dérivations obtenu au service des urgences montre.
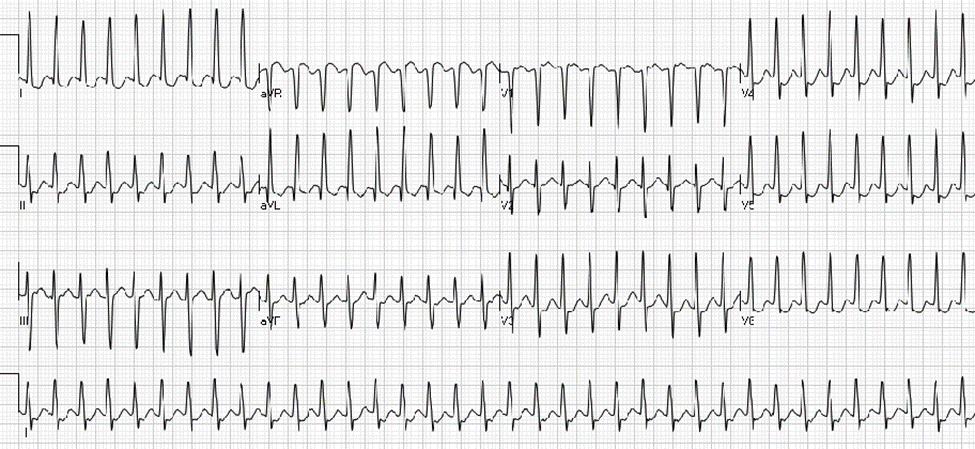
Parmi les propositions suivantes, laquelle est la prochaine étape de traitement la plus appropriée ?
A- Adénosine
B- Amiodarone
C- Ibutilide
D- Cardioversion synchronisée
A- Adénosine
Une femme de 50 ans est examinée à l'hôpital suite à un infarctus du myocarde sans élévation du segment ST traité par pose d'un stent à élution médicamenteuse. Elle est actuellement asymptomatique. Les antécédents médicaux ne sont pertinents que pour l'hypertension. Les médicaments sont le clopidogrel, l'aspirine, le lisinopril et le métoprolol.
L'examen physique, y compris les signes vitaux, est normal. L'IMC est de 29.
Éxamens de laboratoire :
Cholestérol total 239 mg/dL (6,19 mmol/L)
cholestérol LDL 155 mg/dl (4,01 mmol/l)
Cholestérol HDL 45 mg/dL (1,17 mmol/L)
Triglycérides 195 mg/dL (2,20 mmol/L)
Lequel des tests de diagnostic supplémentaires suivants est le plus approprié à effectuer avant de commencer un traitement par statines à haute intensité chez ce patient ?
A- Mesure du niveau d'alanine aminotransférase
B- Mesure du niveau d'alanine aminotransférase et de créatine kinase
C- Mesure du niveau de créatine kinase
D- Aucune autre étude de laboratoire n'est indiquée
A- Mesure du niveau d'alanine aminotransférase
Un haïtien de 62 ans est évalué pour un antécédent de fatigue progressive, de dyspnée à l'effort et d'œdème des membres inférieurs. Il a été hospitalisé deux fois au cours de la dernière année pour une insuffisance cardiaque. Les antécédents médicaux sont par ailleurs sans particularité. Ses médicaments actuels sont le furosémide, l'amlodipine et la spironolactone.
À l'examen physique, la température est normale, la tension artérielle est de 106/68 mm Hg, le pouls est de 68/min et la fréquence respiratoire est de 14/min. La saturation en oxygène respirant l'air ambiant est normale. Une distension veineuse jugulaire est notée. Aucun craquement n'est présent. Un souffle holosystolique de grade 2/6 est entendu au niveau du bord inférieur gauche du sternum et augmente avec l'inspiration. Il n'y a pas de S3 ni de S4. Le foie est hypertrophié. L'œdème de piqûre est présent au milieu du tibia bilatéralement.
Un électrocardiogramme révèle un rythme sinusal, une hypertrophie biatriale et une basse tension des complexes QRS. Les ondes Q sont présentes dans les dérivations V1 à V3. L'échocardiogramme révèle une hypertrophie ventriculaire gauche concentrique sévère avec une épaisseur de paroi de 16 mm, une dilatation biauriculaire modérée, une taille normale de la cavité ventriculaire gauche, une fraction d'éjection ventriculaire gauche de 55 % et aucune anomalie régionale du mouvement de la paroi. Un dysfonctionnement diastolique est noté. La taille et la fonction systolique du ventricule droit sont normales et l'épaisseur de la paroi ventriculaire droite est légèrement augmentée. La pression systolique ventriculaire droite estimée est de 68 mm Hg. Une régurgitation tricuspide est présente. Il n'y a pas d'épanchement péricardique.
Lequel des diagnostics suivants est le plus probable ?
A- Amylose cardiaque
B- Péricardite constrictive
C- Cardiopathie hypertensive
D- Cardiomyopathie hypertrophique
A- Amylose cardiaque
Patiente diabétique de 79 ans ayant présenté un IDM antéroseptal il y a 3 ans. FEVG 30%. Consultation de routine.

A) Cette patiente présente probablement une récidive silencieuse d’infarctus de découverte fortuite
B) Cette patiente présente probablement un anévrisme du ventricule gauche
C) Cette patiente présente probablement un syndrome de Brugada associé
D) On note un bloc de branche gauche complet
B) Cette patiente présente probablement un anévrisme du ventricule gauche
Une femme de 68 ans est évaluée aux urgences pour une histoire de douleur thoracique d'une heure. Les antécédents médicaux sont pertinents pour l'hypertension et une histoire de 20 ans de diabète sucré de type 2. Les médicaments sont la metformine, le quinapril et l'aspirine.
À l'examen physique, la tension artérielle est de 95/60 mm Hg, le pouls est de 50/min et la fréquence respiratoire est de 16/min. Le patient est alerte et attentif. La cadence précordiale n'est pas régulière. Il n'y a aucun signe de congestion pulmonaire ou périphérique et les extrémités sont chaudes.
Des examens de laboratoire révèlent un taux de troponine T sérique de 1,1 ng/mL (1,1 µg/L).
Un électrocardiogramme est affiché.

Laquelle des étapes suivantes est la prochaine étape la plus appropriée dans la prise en charge de l'arythmie de ce patient ?
A- Cathétérisme cardiaque
B- Échocardiographie
C- Implantation d'un stimulateur cardiaque permanent
D- Stimulateur cardiaque temporaire
A- Cathétérisme cardiaque
Un homme de 78 ans est évalué au service des urgences pour une histoire de vertige depuis 1 jour. Le patient décrit les vertiges comme une sensation de rotation dans la pièce et note qu'il a des nausées et un déséquilibre qui l'accompagnent. Les antécédents médicaux sont pertinents pour l'hypertension, l'hyperlipidémie et le diabète de type 2. Les médicaments sont l'aspirine, le lisinopril, l'atorvastatine et la metformine.
À l'examen physique, la tension artérielle est de 172/88 mm Hg; les autres signes vitaux sont normaux. Le patient a des difficultés à marcher en tandem. Avec les tests de mouvements extraoculaires, le patient a un nystagmus vertical. L'examen neurologique est par ailleurs non focal et sans modification de l'état mental.
Lequel des tests de diagnostic suivants est le plus approprié à effectuer ensuite ?
A- Un scanner cérébral
B- IRM du cerveau
C- Test vestibulaire en laboratoire
D- Aucun autre test
B- IRM du cerveau
Une femme de 76 ans est évaluée avant sa sortie. Elle a reçu un diagnostic d'infarctus du myocarde sans élévation du segment ST il y a 3 jours. Elle a refusé l'angiographie et les tests de stress nucléaire ont révélé un petit défaut de perfusion latérale et une fraction d'éjection ventriculaire gauche normale. Elle n'a plus eu d'inconfort depuis son admission. Les antécédents médicaux sont pertinents pour l'hyperlipidémie, l'hypertension et l'accident ischémique transitoire. Les médicaments sont l'aspirine à faible dose, le ramipril, le métoprolol et l'atorvastatine.
À l'examen physique, les signes vitaux et le reste de l'examen sont sans particularité.
En plus de l'aspirine à faible dose, lequel des traitements suivants est le traitement optimal pour ce patient ?
A- Prasugrel
B- Ticagrélor
C- Warfarine
D- Pas de traitement antithrombotique supplémentaire
B- Ticagrélor
Patient de 80 ans, coronarien ponté, hospitalisé pour plusieurs syncopes depuis 24 heures
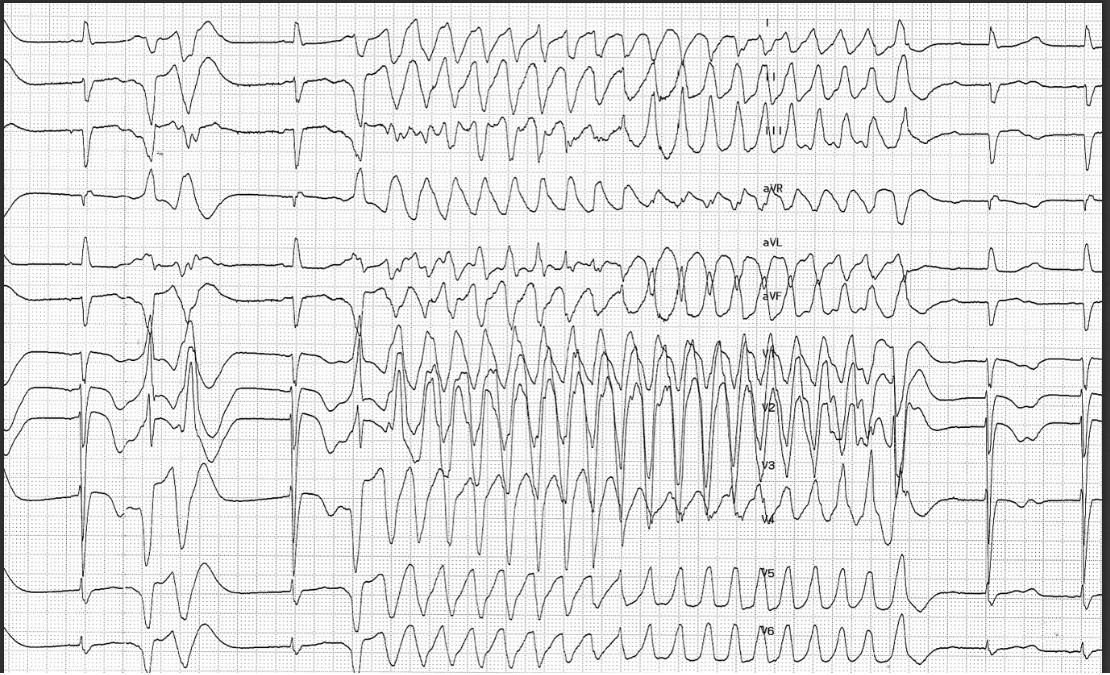
A) Il s’agit d’une tachycardie ventriculaire sur cicatrice ischémique non soutenue
B) Il s’agit d’une torsade de pointe
C) Il s’agit d’un accès de FA rapide avec aberration de conduction
D) Il faut injecter en urgence 2 ampoules de Cordarone
B) Il s’agit d’une torsade de pointe
Une femme de 42 ans est évaluée pour une histoire de 3 ans de palpitations et de fatigue. Elle ne signale aucune douleur thoracique, étourdissement, quasi-syncope ou syncope. Un test d'effort et un échocardiogramme étaient normaux lorsqu'elle a été évaluée pour des palpitations il y a 1 an. Il n'y a pas d'antécédents familiaux de mort cardiaque subite ou d'insuffisance cardiaque. Son seul médicament est le métoprolol.
À l'examen physique, les signes vitaux et le reste de l'examen sont sans particularité.
Un électrocardiogramme est affiché.
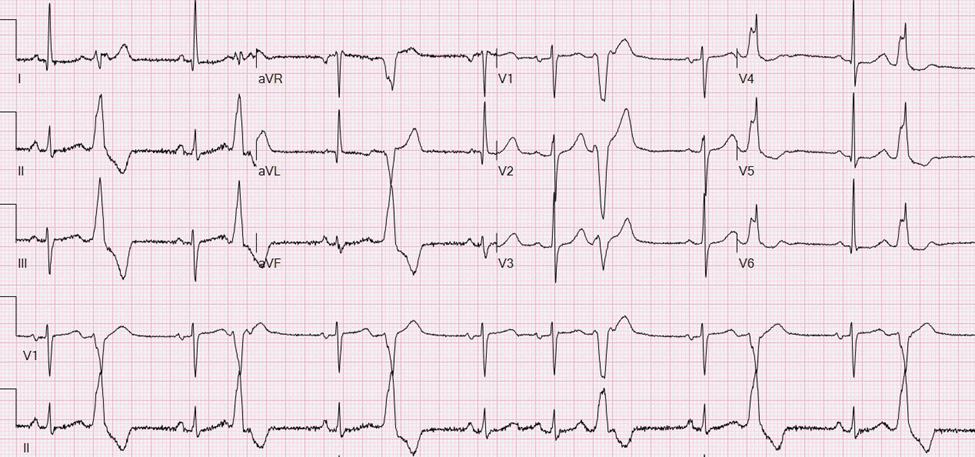
Un échocardiogramme obtenu il y a 1 semaine a montré une diminution globale légère à modérée de la fonction ventriculaire gauche avec une fraction d'éjection ventriculaire gauche de 45 %.
Parmi les suivantes, laquelle est la gestion la plus appropriée ?
A- Amiodarone
B- Cathétérisme cardiaque
C- Test d'effort cardiopulmonaire
D- Ablation par cathéter des contractions ventriculaires prématurées
D- Ablation par cathéter des contractions ventriculaires prématurées
Un homme de 74 ans est évalué pour une dyspnée chronique sévère. Les antécédents médicaux sont pertinents pour l'insuffisance cardiaque de classe fonctionnelle III de la NYHA et la BPCO sévère. Il a été hospitalisé il y a 3 semaines pour une exacerbation de sa BPCO. Il a reçoit la même quantité d’ oxygène de base, mais sa dyspnée persistant est un obstacle important à sa qualité de vie. Le but du patient est le confort. Il ne souhaite aucune intervention supplémentaire pour son insuffisance cardiaque ou sa BPCO. Les médicaments sont le tiotropium, le propionate de fluticasone/salmétérol, l'albutérol, l'amlodipine, le lisinopril, l'hydrochlorothiazide et l'oxygène par canule nasale.
À l'examen physique, le patient est à l'aise au repos mais développe une dyspnée en ambulatoire, avec anxiété associée. La température est de 36,9 °C (98,4 °F), la tension artérielle est de 124/68 mm Hg, le pouls est de 98/min et la fréquence respiratoire est de 32/min. La saturation en oxygène est de 93 % en respirant 4 L/min d'oxygène par canule nasale. L'examen pulmonaire révèle des bruits respiratoires distants et une phase expiratoire prolongée ; les poumons sont par ailleurs clairs à l'auscultation. La pression veineuse centrale estimée est de 6 cm H2O. L'examen cardiaque révèle un S4 mais est par ailleurs normal. Il n'y a pas d'œdème périphérique.
La radiographie thoracique montre des signes d'hyperinflation mais aucun signe d'insuffisance cardiaque, de pneumonie ou de pneumothorax.
Lequel des traitements suivants est le traitement le plus approprié pour la dyspnée de ce patient ?
A- Furosémide IV
B- Hydromorphone orale
C- Lorazépam oral
D- Morphine nébulisée
E- Corticoïde
B- Hydromorphone orale
Un homme de 68 ans est évalué pour une histoire de 4 mois de douleur intermittente au mollet gauche. Il a des antécédents de tabagisme mais a arrêté il y a 6 mois. Les antécédents médicaux sont par ailleurs importants pour l'hyperlipidémie. Les médicaments sont l'aspirine à faible dose et l'atorvastatine à haute intensité.
À l'examen physique, les signes vitaux sont normaux. L'IMC est de 29. Les pouls fémoraux sont diminués bilatéralement. Les pouls poplités, du pied dorsal droit et du tibial postérieur droit sont faibles. Les pouls du pied dorsal gauche et du tibial postérieur ne sont pas palpables. L'examen cardiaque est normal.
L'index cheville-bras est de 0,67 à gauche et de 0,91 à droite.
Il est inscrit à un programme d'exercices supervisés. Trois mois plus tard, le patient appelle pour signaler que malgré l'adhésion au programme d'exercices, ses symptômes ont progressé.
Laquelle des étapes suivantes est la prochaine étape la plus appropriée pour réduire la douleur à la jambe de ce patient ?
A- Ajouter du clopidogrel
B- Arrêter l'atorvastatine et initier la rosuvastatine
C- Initier le cilostazol
D- Référer pour angiographie invasive
C- Initier le cilostazol
Patient coronarien de 62 ans, hospitalisé pour palpitations depuis 24 heures. Tracé enregistré durant une injection d' adenosine

A) Le diagnostic le plus probable est une tachycardie atriale
B) Le premier battement après la réduction de l’arythmie est préexcité
C) Le diagnostic le plus probable est une tachycardie jonctionnelle
D) Le diagnostic le plus probable est une fibrillation auriculaire
E) Le diagnostic le plus probable est une tachycardie atriale multifocale
C) Le diagnostic le plus probable est une tachycardie jonctionnelle